Osteomielita maxilarului inferior și superior: cauze, simptome și tratament
Osteomielita este infecțioasă, este clasificată în mai multe tipuri principale și se manifestă cel mai adesea în partea masculină a populației. Tactica pentru tratarea osteomielitei maxilare depinde de gravitatea simptomelor și etiologiei bolii.
conținut
Ce este osteomielita maxilarului
Osteomielita în stomatologie este o inflamație a țesutului osos al maxilarului, de natură infecțioasă și purulentă. Agenții patogeni includ:
- stafilococii;
- E. coli;
- bacil tuberculos;
- Rickettsia;
- streptococi;
- Pseudomonas aeruginosa;
- Klebsiella;
- bacterii gram-negative;
- viruși.
Cel mai adesea, se găsesc infecții streptococice și stafilococice ale țesutului maxilarului. Adesea, boala duce la o generalizare a infecției, care determină infecția întregului sistem scheletic uman și a țesuturilor localizate în apropiere.
Osteomielita este o boală multifactorială, probabilitatea dezvoltării acesteia este afectată de:
- infecție cu microorganisme patogene;
- starea sistemului imunitar;
- încălcarea circulației sanguine locale.
Cauzele apariției
Osteomielita maxilară apare din cauza pătrunderii în organism a bacteriilor patogene sau a virusurilor. Cursul suplimentar al bolii depinde de starea imunității umane. Dacă este în ordine, atunci boala trece într-un stadiu cronic sau nu se dezvoltă deloc. Dar, cu imunodeficiență, procesul inflamator va începe să progreseze.
Ce boli provoacă osteomielită
Toate cauzele osteomielitei pot fi împărțite în mai multe soiuri:
| Numele grupului de cauze ale bolii | descriere |
|---|---|
| odontogene |
Sursa de infecție este un dinte rău. Substanțele nocive intră în os prin pulpă atunci când:
|
| hematogenă |
Agenții patogeni intră în sistemul scheletului din sursa principală de inflamație:
|
| traumatic |
|
| grindă | Sunt asociate cu formațiuni oncologice din regiunea maxilo-facială și cu terapia chimică și radioterapie ulterioară. Celulele se pot transforma în cele canceroase. |
| toxic | Pe fondul consumului de stupefiante. |
Tactica tratamentului depinde de un diagnostic precis, însă pentru orice tip de patologie, trebuie mai întâi să distrugeți sursa de inflamație și abia apoi să acționați asupra organelor și sistemelor care au fost infectate a doua oară. Dacă pacientul suferă de diabet zaharat, de patologia organelor care formează sângele sau de cancer, prognosticul se agravează.
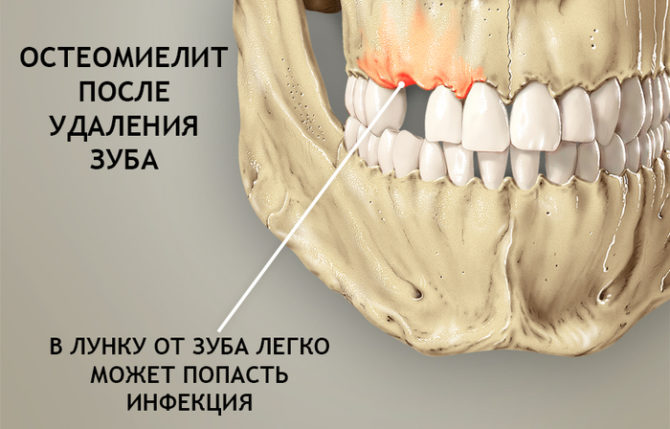
Osteomielită după extracția dinților
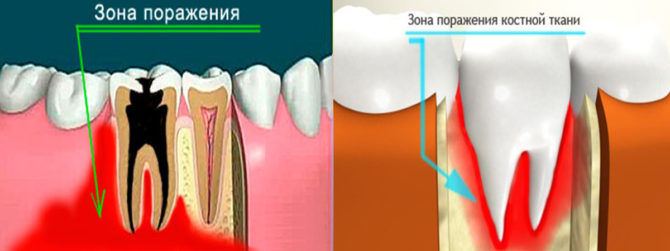
Osteomielita poate apărea după extracția dinților. În acest caz, infecția intră în gaură datorită calității insuficiente a tratamentului cavității bucale.Agenții patogeni intră în țesutul osos din gaură. Unul dintre principalele semne ale bolii este mobilitatea crescută a dinților aflați lângă gaură.
Osteomielita în prezența dinților de foioase
Cavitatea carioasă din dintele de lapte, care nu a fost vindecată la timp, poate provoca și dezvoltarea patologiei. Mai mult decât atât, infecția distruge adesea rudimentele dintelui principal, așa că dacă apar probleme cu dinții primari, acestea trebuie tratate rapid și nu sperăm că vor cădea în curând. Dinții de lapte sunt, de asemenea, îndepărtați dacă devin o sursă de inflamație în organism.
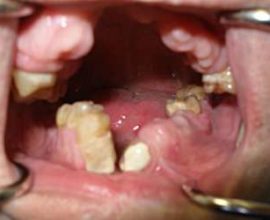
Tipuri și simptome ale osteomielitei maxilare
Simptomatologia bolii depinde de localizarea focalizării infecției, de tipul și forma patologiei. Cu osteomielita maxilarului superior, durerile care radiază în globul ocular, templul sau urechea pot fi atribuite simptomelor dezvoltării patologiei, iar în cazul patologiei mandibulare durerea dă gâtului sau chiar umărului.
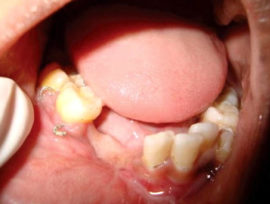
odontogene
În stomatologie, osteomielita odontogenă convențională este considerată cea mai frecventă formă a bolii. Această boală apare ca o complicație a patologiilor dentare.
Simptomele patologiei sunt:
- o creștere accentuată a temperaturii;
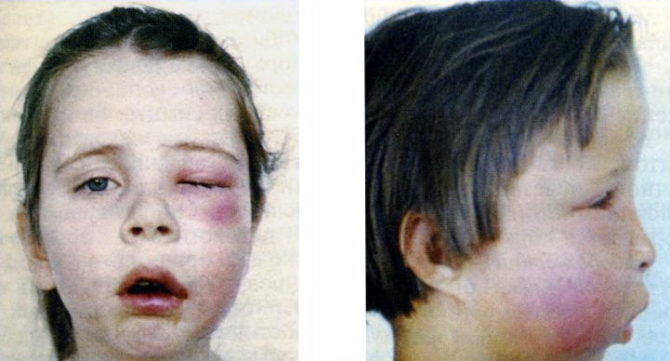
- umflarea feței, în special la marginea orbitei;
- ganglioni limfatici mărite;
- apariția puroiului în pasajele nazale;
- apariția pasajelor fistuloase;
- față dureroasă la palpare.
traumatic
Principalele simptome ale osteomielitei traumatice sunt:
- frisoane severe;
- alocarea exudatului de la locul accidentării;
- durere în zona plăgii;
- intoxicația organismului.
Cele mai frecvente simptome ale osteomielitei maxilarului inferior sunt umflarea și apariția unei articulații false. Articulația falsă apare din cauza unei încălcări a procesului de regenerare a țesutului osos după o fractură. Fragmentele sunt conectate prin țesut liber, nu prin calus, motiv pentru care sunt fixate ușor între ele.
În stadiile incipiente ale patologiei, tabloul clinic poate fi șters din cauza traumatismelor, începe să apară activ doar la 3-5 zile de la infecție.
hematogenă
Dezvoltarea osteomielitei hematogene este asociată cu intrarea microflorei patogene în maxilară dintr-o altă zonă inflamată.
simptomatologia:
- letargie;
- umflarea mucoasei;
- febră mare;
- paloarea pielii;
- apariția fistulelor;
- intoxicația generală a organismului.
Boala este adesea însoțită de inflamația oaselor întregului craniu și deteriorarea unor organe interne.
Forma acută a bolii
Osteomielita acută a maxilarului apare brusc și se caracterizează prin simptome generale și locale. Semnele bolii includ:
- creșterea temperaturii până la 40 ° C;
- paloarea pielii;
- dureri severe la localizarea dintelui patogen, în timp pierd o localizare clară și se extind la întreaga maxilară;
- desfacerea unui dinte dureros;
- slăbiciune bruscă;
- artrita articulației maxilarului;
- durere la înghițire;
- respirație fetală;
- umflarea și hiperemia țesuturilor moi;
- transpirație excesivă;
- asimetria pronunțată a feței;
- ganglioni limfatici mărite.
În prezența acestor simptome, diagnosticul diferențial este indicat:
- cu o formă specifică de tuberculoză, sifilis sau actinomicoză;
- cu periostită purulentă;
- cu boli oncologice ale maxilarului.
Forma cronică
Osteomielita cronică se formează pe fundalul unei forme acute a bolii și a imunității puternice. Uneori boala trece într-un stadiu cronic datorită tratamentului selectat în mod necorespunzător. Simptomele patologiei:
-
afecțiune subfebrilă persistentă;
- paloare severă a pielii;
- letargie;
- insomnie;
- prezența fistulelor pe față și în cavitatea bucală;
- umflarea mucoaselor;
- mobilitate patologică a dinților (una sau mai multe);
- durere severă în timpul exacerbării.
diagnosticare
Înainte de începerea tratamentului, sunt necesare teste de laborator, pe baza lor, puteți determina prezența inflamației în organism:
| Tipul testului de laborator | Ce iese la iveală |
|---|---|
| Test de sânge |
|
| urinalysis |
Disponibilitatea este determinată:
|
| Puncția osoasă (se aplică numai copiilor) |
Constă în:
|
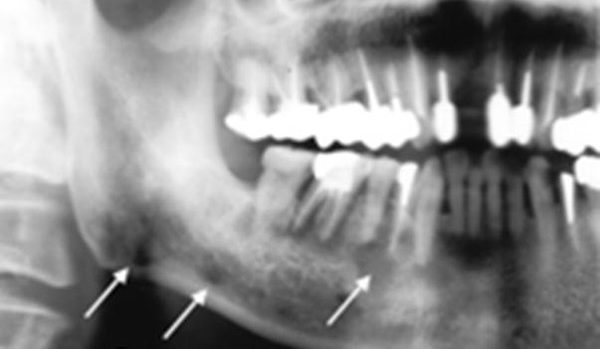
| radiografie |
Prezintă semnele clasice ale osteomielitei:
|
Tratamentul osteomielitei cu inflamația osului maxilarului
Tratamentul depinde de etiologia și simptomele bolii. Trebuie să includă următoarele tipuri de terapie:
- antibacterian;
- imunomodulator;
- desensibilizare.
Dacă nu există nici o modalitate de a vindeca boala cu tablete, este indicată intervenția chirurgicală.
Puteți lua calmante numai după consultarea unui medic, aportul necontrolat de astfel de medicamente poate duce la complicații grave. Aceste medicamente au ca scop ameliorarea durerii și nu eliminarea focalizării infecției.
Antibiotice pentru osteomielită
Antibioticele sunt prescrise pentru osteomielita maxilarului înainte de intervenția chirurgicală și igienizarea locului de infecție, care ajută la accelerarea procesului de inhibare a agenților patogeni și la prevenirea reproducerii active a acestora.
clasificare
Următoarele medicamente antibacteriene sunt cel mai adesea utilizate pentru a trata osteomielita:
- peniciline: Amoxicilina, Benzilpenicilina, Nafcilina;
- cefalosorinele sunt eficiente mai ales împotriva osteomielitei stafilococice: ceftriaxona, cefuroximă;
- fluorochinoli: Levofloxacin, Ciprofloxacin;
- aminoglicozide: Amikacin, Torbamicina;
- glicopeptide: vancomicină, teicoplanină.
Pentru a preveni dezvoltarea infecției micotice (fungice), pe lângă antibiotice, trebuie luat Fluconazol, Nystatin sau Ketoconazol.
Probiotice după antibiotice
După un curs de antibiotice, probiotice sunt arătate:
- monocomponent: Lactobacterină, Bifidumbacterină, Baktisporină;
- multicomponent: Bifilong, Acylact, Acinol, Linex;
- combinate: Bifilis, Bifidumbacterin forte.
Tratament chirurgical într-o clinică dentară
Tratamentul chirurgical al osteomielitei constă în diverse etape care sunt efectuate în funcție de clinica bolii și de rezultatele unei examinări cuprinzătoare. Acestea includ:
- Tratament chirurgical radical: sequestrectomie, sequestrectomie, trepanarea osului lung, rezecția osului maxilarului.
- Realizarea osteosinteză.
- Înlocuirea cavităților cu țesuturi vascularizate.
- Tratamentul defectelor țesuturilor moi.
- Tratamentul chirurgical al locului infecției.
- Extracția dinților.
Operațiunile de osteomielită sunt efectuate în toate orașele majore din Rusia (nu numai la Moscova sau Sankt Petersburg). Înainte de a fi de acord cu o intervenție chirurgicală, este recomandat să solicitați o licență de la clinică pentru manipulări ale unui astfel de plan.
Terapia locală
Imediat după operație, este necesară tratarea suprafeței plăgii cu antiseptice - Levosin, Khinifuril, Iodopyron sau Miramistin. În plus, ar trebui să se folosească aerosoli spumanti Dioxizol și Aminitrozol, precum și acoperiri cu plăgi (foi sterile) Algimaf, Gentatsikol și Algipor.Un astfel de tratament va ajuta la prevenirea inflamației purulente postoperatorii a maxilarului.
fizioterapie
Cele mai eficiente metode de fizioterapie pentru bolile maxilarului includ:
- electroforeză cu soluții de antibiotice;
- terapie de înaltă frecvență;
- Expunere la UV.
Medicina tradițională
Medicina tradițională este o parte opțională a tratamentului complet al osteomielitei. Această boală nu poate fi tratată acasă cu loțiuni din plante, dar următoarele remedii pot fi utilizate pentru ameliorarea unor simptome inflamatorii (sub rezerva unei terapii antibacteriene adecvate și a permisiunii medicului):
- mumie;
- produse de propolis și albine;
- o soluție de sodă și sare;
- decocturi pe bază de plante.
Aceste fonduri au un efect terapeutic ușor, dar pot fi utilizate în tratamentul complex al osteomielitei, deoarece practic nu au efecte secundare.
complicații
Dacă nu tratați osteomielita primară sau cronică a maxilarului superior și inferior, boala poate duce la complicații grave:
- infecția țesuturilor moi ale feței, gâtului și chiar spatelui;
- sepsis și generalizarea infecției;
- inflamația regiunii orbitale, care poate duce la pierderea vederii;
- meningita.
Dacă alegeți metoda greșită de tratament, osteomielita se poate dezvolta în osteonecroză - moartea celulelor osoase, astfel încât nu puteți amâna apelul la medic.
Alte boli ale maxilarului la om
Osteomielita maxilarului poate fi confundată cu alte boli, cele mai frecvente:
| Numele bolii | definiție | Scurta descriere |
|---|---|---|
| osteita | Inflamarea țesutului osos în afara dintelui parodontal. | Ca boală independentă, osteita nu există de mult, se dezvoltă rapid în periostită. |
| periostită | Inflamarea periostului. | Este acută și cronică, purulentă și seroasă. O formă purulentă a bolii se dezvoltă ca o complicație a parodontitei purulente, seroase - din cauza rănilor. Perioostita purulentă este însoțită de o fuziune a țesuturilor moi și a periostului, ceea ce duce la formarea fistulelor. |
| sepsis | Inflamatii infectioase ale tesutului osos. | Apare din cauza prezenței unui focal de infecție în organism, ceea ce duce adesea la moartea pacientului. |
| chist | O cavitate la rădăcina dintelui sau în osul însuși cu sau fără căptușeală epitelială. | Au geneză odontogenă (datorată bolilor dentare) și geneză non-odogenă. |
| Displazie fibrotică | Formarea unei tumori benigne. | Procesul este însoțit de o deformare semnificativă a formei feței. Cauzele bolii nu sunt cunoscute, medicii nu exclud efectul eredității. |
| Osteosarcom, condrosarcom, limfom | Tumori maligne. | Se dezvoltă în orice țesut osos și chiar în maxilar. |
La cea mai mică suspiciune de osteomielită a țesutului osos al maxilarului superior sau inferior, trebuie să vă adresați medicilor dumneavoastră, fără a aștepta intensificarea simptomelor și apariția de complicații. Este mai bine să eliminați dintele cu probleme și să nu așteptați formarea de edem sau tumoră. În plus, semnele de rău pot indica o boală mai gravă pe care numai un medic o poate detecta.